常勤の管理栄養士が入職しました

多種多様な糖尿病薬が上市されている昨今ですが、やはり糖尿病や生活習慣病の治療の根幹は適切な食事療法であることに変わりはありません。好きなだけ食べても血糖値の悪くならない薬が開発されれば、それは画期的なことになるのですが、2017年現時点においては、存在していないのが現実です。
上の図形にあるように、糖尿病治療の順番として正しい知識に基づいた食事療法、運動療法という基盤を築いて、それでも血糖値が高い場合は薬物治療が考慮されます。
土台なしで建築を行ったらどんな結果になるのかは目に見えています(崩壊します)。
そこで、当クリニックでは、いつでも患者さんの食事療法の知識の習得や見直しに貢献出来るように糖尿病療養指導士(CDEJ)の資格を持った管理栄養士が入職しました。
糖尿病を本気で良くしたいと思ったら、近道ばかりを求めず、まず正攻法の食事療法の勉強をお勧めします。
獨協大学前〈草加松原〉
こんな感じです。新駅初日は雨でした。

睡眠時無呼吸症候群の検査機器導入しました

糖尿病や高血圧に高率に合併し、それらの悪化原因となっている事の多い睡眠時無呼吸症候群をご存知でしょうか。
新幹線の車掌さんが居眠り運転をしていたとのニュースが社会を賑わかしましたが、その原因がこの病気でした。
当院の患者さんは、高血圧や糖尿病の方が多いので、治療にも関わらず改善が見られない患者さんは、この病気を合併している事も疑わなくてはなりません。
検査方法は非常に簡単です。
スタッフがお渡しした検査機器を、パジャマの上からベルトでつけ、鼻にカニュラ、指に酸素濃度を測るものをつけて、後は寝るだけです。ボタンなど押す必要も一切ありません。翌日、クリニックに返却して頂ければ、後はコンピューターで解析します。
御家族からいびきがひどいと指摘される方、朝の頭痛がひどい方、日中に過度の眠気がある方、糖尿病や高血圧が一向に良くならない方・・・
一度、この検査をしてみることをお勧めしています。
外来でのインスリン導入のメリット
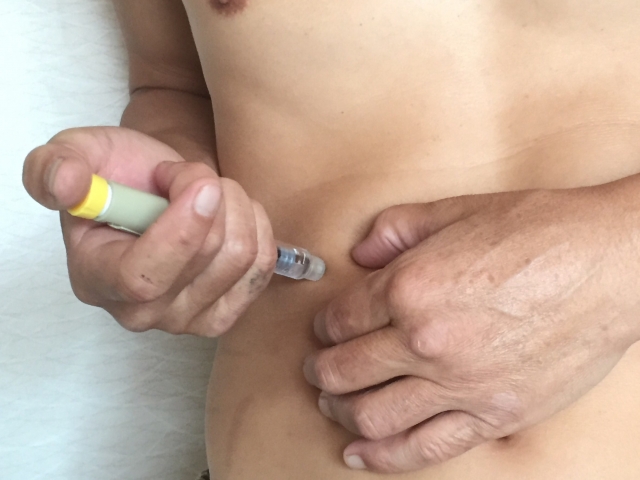
糖尿病の飲み薬を増やしても(その前に食事や運動療法を見直すことは言うまでもありません)HbA1cの値が高止まりの状態になると合併症進行を防ぐためにもインスリン注射が考慮されます。
そしてかかりつけ医の先生から大きな病院の糖尿病科へ紹介され、2週間の「教育入院」が行われ、飲み薬を全て中止し、強化インスリン療法と言われる1日4回の注射が行われるのです。
この事によるメリットは、入院という非日常を経験する事で、糖尿病に対する意識や取り組みが変わったり、カロリー計算された糖尿病食を実際に経験する事が挙げられます。また、悪循環の続いた(糖毒性と言います)身体に、1日4回のインスリンが染み渡り、一度リセットする(糖毒性の解除)ことで、自分の残存してはいたが眠っていた血糖値を下げる力が回復することが期待されます。
医学的にはいいことずくめだと思うのですが、デメリットは何でしょうか。
入院でのインスリン導入のデメリット
・入院費が高額
おおよそ2週間の入院で16万円程度かかると思われます(以前調べた金額ですので誤差があると思われます。)。下手をすると1年分の医療費がかかってしまうと言われています。
・仕事への影響
40代、50代の働き盛りの人が2週間以上職場を離れて入院するということは、この不安定な世の中では社会的な立場を危ういものにしてしまう可能性があります。
・あくまで「教育入院」という特殊な状況であるということ
入院中は素晴らしい血糖値で退院となるのですが、退院後は多忙な日常生活で理想通りにはいかず、すぐに血糖コントロールが乱れてしまうというパターンです。
入院が難しい人はインスリン注射を諦めて、外来通院で効果のない飲み薬を続けるしかないのでしょうか。HbA1cが高いまま推移すれば、合併症が進行してしまいます。
そこで、外来でのインスリン導入をお勧めしています。
確かに外来でインスリン導入となると、教育入院のような劇的な改善や連日のきめ細かい指導といったことはやや難しくなります。ただ、現在の優れた持効型インスリンを用いたBOTと言われるインスリン療法などでは、低血糖のリスクが非常に低く、少しずつ改善していくことが可能だと思っています。外来でのメリットは、いくつもあると思っています。
外来でのインスリン導入のメリット
・仕事への影響が少ない
外来での導入となるので、最初の1ヶ月は1、2週間に1回の通院となりますが、仕事などに影響なく始められます。また、1日1回の注射ですので、朝や寝る前に自宅で注射すれば、職場で注射する必要もありません。1日1回の注射は緩徐な効果ですので、低血糖を起こす心配も最小限に抑えられます。
・費用が入院に比べてはるかに抑えられる
・普段の生活で始めるので地道に改善していける
教育入院後のリバウンドといったことはありません。
入院、外来ともにメリット、デメリット両方ありますのでその方の状況に合わせて選択するべきだと思います。ただ、入院での導入にこだわるあまり、入院出来ない方のインスリン導入が先延ばしになり血糖コントロールが悪いまま放置されているといったことは避けなければなりません。
当院では、外来でインスリン導入を多数行っております。まだシステム上、不十分な点もありますが、今後更にきめ細やかな指導やフォローを心がけ、入院での導入に劣らないよう努力していく所存です。
飲み薬で血糖値がずっと悪くインスリン導入を勧められているがためらっている・・・・こういった方は一度御相談ください。
大事なのは、HbA1cや血糖値だけ?

最近、不整脈の患者さんとお会いする事が増え、以前読んだ「不整脈で困ったら」を引っ張りだして読み返してみました。
非常に分かりやすく読みやすい本で、現代の医療に対する警鐘を含んだ本であると改めて感じました。
山下先生のメッセージは、一言で言えば心電図をみるだけでなく、患者さんをみなさいと言う事だと思います。例えば、有名なCAST studyでは、陳旧性心筋梗塞の患者さんの心室性期外収縮(PVC)を減らすために抗不整脈薬を投与した患者さん、そのまま経過を見た患者さんを比較しました。その結果は・・・・抗不整脈薬を投与した患者さんは不整脈の数自体は減ったのですが、寿命に関してはそのまま経過をみた患者さんより短い結果となってしまたのです。心電図だけ見れば、不整脈が減ったのですから「良くなった」のですが、患者さんの寿命が短くなっては本末転倒です。
心電図の波形を治すことに一生懸命になりすぎるがあまり、患者さんの将来、生活の質や症状に思いが至らず・・・といったケースが多すぎるというメッセージと感じました。医師、患者ともに専門医志向が高くなり過ぎた1つの弊害かもしれません。
糖尿病に置き換えても、血糖値やHbA1cだけをみて、それを下げる事ばかり考えていては、肝心の患者さんのことが置き去りになりかねません。
本当の意味での、個別化医療とは、患者さんの体型や糖尿病の罹病歴などだけでなく、糖尿病や人生に対する考え方まで含めているのだと思います。その部分まで踏み込み、患者さんとコミュニケーションを図りながら治療を進めていかなければならないと、不整脈の本を読んで、糖尿病診療についても考えました。
1型糖尿病の「ハネムーン期」とは?

1型糖尿病では、発症早期にインスリン分泌が枯渇してインスリン依存状態(インスリン注射をしないと生きられない状態)に陥ることが多いです。
ところで、1型糖尿病に「ハネムーン期(ピリオド)」と言われる期間があることをご存知でしょうか。急性に発症した1型糖尿病患者さんは、極端な高血糖、ケトアシドーシスに陥り、多くの場合緊急入院になります。そして、入院中頻回なインスリン注射と血糖測定を行い、状態が安定すれば外来通院となるわけです。
ところが外来通院を始めてしばらくした頃、むしろ低血糖傾向となりインスリンを減量したり、場合によってはインスリン注射を中断する必要性が出てくる場合があり、この期間のことを通称ハネムーン期と呼んでいます。
入院中、1型糖尿病は一生インスリン注射が必要で、体調の悪い日(シックデイ)でも絶対にインスリン注射はやめてはだめ(シックデイルール)と教え込まれたのに・・・・と納得のいかない顔をした患者さんも診てきました。
このハネムーン期と言われる期間は、1型糖尿病患者さんが適切なインスリン注射による初期治療を受けた場合、残存していた膵臓(β細胞)の機能が回復し、”一時的”に自己インスリン分泌能力が回復する事によると考えられています。しかし、この残存した膵β細胞もやがて破壊を受け、インスリン分泌は進行性に低下していきます。
よって、一時的にインスリンの必要量が減ったり、中止出来たりしてとしても、最終的にはインスリン分泌能は枯渇し、再度しっかりとしたインスリンの補充が必要となる事がほとんどです。このことを念頭に医療者も患者さんもハネムーン期に向き合う必要があります。
また、2型糖尿病においても、しっかりとした初期治療受けた後、いわゆる「糖毒性が解除」され必要なインスリンや内服薬が減ることが多いです。よく糖尿病の医師が言う「糖毒性が解除された」というのも、広い意味ではハネムーン期という事が出来るのかもしれません。
初めにこの「ハネムーン期」という呼び方を知った時、糖尿病に似つかわしくないけど、どこか心に残るネーミングだなと引っ掛かった思い出があります。本日、外来でハネムーン期と思われる患者さんとお会いしたため、筆(?)をとった次第です。
血糖値が悪いのは、患者さんの努力が足りないから?

糖尿病患者さんが良好な血糖コントロールを保つのはそれほど簡単なことではありません。
糖尿病の外来を受診して血糖コントロールが悪化すると、主治医から「食事や運動をもっと気をつけなさい」と言われる患者さんが多いと思います。
もちろん、ストレスで食事が乱れたり冬場は寒さの影響もあって運動不足に陥ることが多いのは確かです。適切な食事療法、運動療法というのは糖尿病治療の根幹ですし、それはどんなに医学が発展しても変わらない事だと思います。
しかし、血糖値が悪化する原因として、食事と運動以外に考えなくてはならないことが何点もあり、医師としてはそれを見逃してはならないと思っています。
- 糖尿病は、年々血糖コントロールが難しくなっていく病気
⇒糖尿病発症時点で、血糖値を下げるホルモンであるインスリンを分泌する膵臓のβ細胞の機能は、糖尿病でない人の約半分になっているというデータがあります。要するに、「ちょっと糖が高い」とか「境界型」と言われている方でも、血糖値を下げる能力は高度に低下している事になります。そして、糖尿病を発症すると常に血糖値が高い状態になり膵臓は働き尽くめになります。年々膵臓は疲れ果て、果てはインスリンの泉は枯れていく事になります。
ですから、今通用してる糖尿病の薬も数年後には不十分となる事が当たり前の話なのです。
- 患者さんにあった薬や治療法が選択されていない
⇒明らかにメタボで過体重の患者さんに、栄養指導なども行わず更に肥満を招くようなSU薬と言われるような薬のみで治療したとしたら、より糖尿病を悪化させるといっても過言ではありません。
逆に痩せ型でインスリン分泌が悪いこと(生活習慣に大きな問題はなく、遺伝的、体質的な問題が大きいです)が原因の患者さんに、「もっと食事を制限しろ、もっと運動しろ」といったら栄養失調になり健康を損ねる事は明らかです。
血糖値が高いといってもその原因は様々です。個々の患者さんに合った治療が選択されていない場合、「糖尿病治療」がむしろ糖尿病を悪化させることすらありえます。
- インスリンの調整が適切になされていない
⇒インスリン注射をしている患者さんで、ずっと同じ単位の注射を何年もしている患者さんをみかけます。また、自己血糖測定をしているにも関わらず、ほとんど主治医に見せる事もなく、血糖値が高い事を確認するだけになっているケースもよく見かけます。
自己血糖測定をする大きな目的が、ある時点での血糖値がいつも高い場合、そこに効いているインスリンの量を調整して血糖値を改善していく事です。
「責任インスリン」ともいいます。例えば、超速効型インスリンは、食後1〜2時間の血糖値の責任インスリンです。持効型インスリンは、空腹時血糖値の責任インスリンです。
食後1〜2時間の血糖値がいつも200以上など高い場合は、食直前に打っている超速効型インスリンを増量しましょう。
朝(空腹時)の血糖値がいつも高い場合は、1日1回打っている持効型インスリンを増量しましょう。
もちろん、インスリンの調整も例外は多々ありますが(ソモジーなど)、まずは責任インスリンの原則で地道に調整していけば、ほとんどの患者さんで目標の血糖コントロールに近づけることが可能となります。
- 他の病気を併発している
⇒最も怖いケースですが、たとえば悪性疾患(がん)を発症したことで血糖値が悪化していることがあります。特に糖尿病では膵臓がん、肝臓がん、大腸がんの発症率が増える事が知られています。血糖値が急に悪化した場合、これらの病気が隠れていないか速やかに調べる事が必要です。
- 血糖値に影響する薬を飲んでいる
⇒他科で処方されている薬で血糖値が悪化していることが良くあります。
代表的なのがステロイド剤、抗精神病薬です。患者さんが他科を受診している場合、服薬内容を必ず確認する必要があります。
自戒の意味も込めてですが、血糖値が悪化した患者さんに出会った時、すぐに患者さんの不摂生が原因と決めつけてはいけません。日々、糖尿病は難しい病気だと実感する次第です。